センター便りNOTICE
・・・広島市安佐南・安佐北区 H25年新規患者26人
Q. 結核菌って、どんな菌ですか?
A. 酸やアルカリなどの化学物質に強く、また100度で煮沸しても5分ほど生存しています。低温や乾燥にも強力で、冷暗所であれば数か月は生存できるといわれています。結核菌は強い抵抗力と空気感染を武器に、ヒトからヒトへと感染し地球上を生き長らえてきた強力な菌といえます。
Q. 菌は人のどこに感染するのですか?
A. ほとんどは肺です。まず肺の奥に吸い込まれそこで増えます。そこから消化管や血管、リンパ管を介して、のど、脳、すべての内臓臓器、リンパ節、骨などあらゆるところに病巣を形成する可能性をもっています。最近は結核の絶対数が減ったためか、肺以外に結核を見ることは少なくなっています。
Q. 新選組の沖田総司は池田屋騒動の時、血を吐いたそうですが、江戸時代は結核が大はやりだったのですか?
A. 結核の日本への侵入は約1800年前にさかのぼります。江戸時代末期には多少流行しつつあったようですが、ひどく流行したのは19世紀後半から20世紀中ごろのわずか60~70年の間だけです。
Q. この時期だけ流行したのはなぜですか?
A. 欧米でも産業革命の時に結核が大流行しました。都市部の人口増加、労働過密、衛生環境の悪化が原因と考えられます。その後、資本主義が成熟して労働環境・衛生環境が良くなったこと、そして結核の薬が開発されたために結核は減少しました。
Q. 当時日本では、どれほど猛威を振るっていたのですか?
A. 昭和10年ごろには、都市だけでなく農村でも手がつけられない状態になっていました。 昭和14年には結核死亡率が20歳代の男で10万対562.6、女でも375.4という惨憺(さんたん)たる状態でした。その年、日本は結核予防会を設立し対策に乗りだしました。
Q. 当時の療養は効果がありましたか?
A. 結核療養所(サナトリウム)へ入所しても、薬がある訳でもなく“単なる患者の隔離”今で言う“終末医療”に等しいものでした。
Q. 戦後に薬が入って来てどうなりましたか?
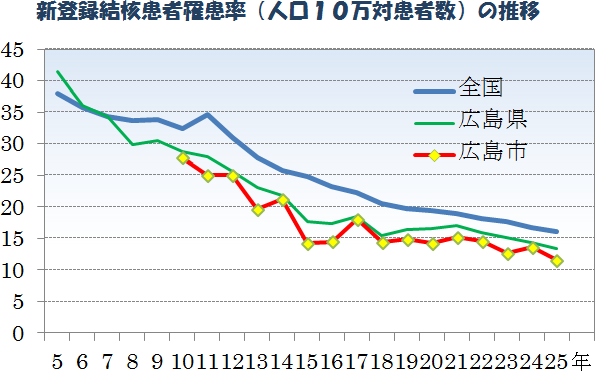
A. 昭和26年の新登録結核患者590,662人に対し、平成25年は20、495人と約30分の1となりました。昭和26年より55年までは世界に誇れるほどのスピードで減少したのですが、その後減少のスピードはあきらかに鈍りました。逆に増えた年もありました。
現在では、結核は“減少した病気”というより、“なかなか減少しない病気”ということになっています。
Q. 患者は何才あたりが多いのですか?
A. 全国調査では、患者全体を100%として、0~20歳が1%、20歳代5%、30歳代6%、40歳代7%、50歳代8%、60歳代13%、70歳以上が57%となっています。 経年的に見ると、年々高齢者のしめる割合が増えています。高齢者が増えたためでしょう。また首都圏、中京、近畿といった大都市の罹患率が高くなっています。

Q. “結核がなかなか減少しない”のはどうしてですか?
A. 老人施設や1人暮らしの高齢者、海外出生者、ホームレスやワーキングプア、糖尿病患者あるいは結核入院施設ではたらく看護師・保健婦さんで結核になるひとが増えたためと考えらます。また若者を中心に薬物乱用やHIV感染が流行していること、結核菌にくすりが効きにくくなっていること、そして結核専門医療施設が減少したことなどが原因と考えられます。
Q. かかれば、どれくらいの人が発病(発症)するのですか?
A. 結核菌の場合、菌に感染しても95%の人は発病しません。いち早く白血球が菌を封じ込めるためです。しかし、これで菌が死んだわけではなく、休眠状態で悪させず体の中で生きつづけます。
一方、約5%の人は感染したときに発病します。発病すれば、ほとんどの患者は治療を受け “いわゆる治った状態”になりますが、この場合も同じく菌は休眠状態で体の中で生きつづけます。
つまり、ひとは一度感染すれば、発病しようがすまいが、菌を一生保菌することになるのです。
菌を保菌している「既感染者」は排菌はしませんので、人にうつす心配などはありません。しかし、将来免疫力が落ちた時に、菌が再び活動をはじめて発病することがあるため、頭に置いておく必要はあります。
補足:感染(菌が付き増えること)と発病(感染して症状がでること)は別です。
Q. 発病の有無にかかわらず、ともかく過去にかかったことのある、いわゆる「既感染者」の割合はどうなっていますか?
A. 結核予防会は平成22年の既感染率を、10歳以下0.3%、20歳代1.4%、30歳代3.4%、40歳代5.5%、50歳代11%、60歳代25%、70歳代以上49%と推計しています。おそらく多くの高齢者が、知らないうちに感染だけして、保菌者になっているものと考えられます。
Q. 診断で、ツベルクリン検査よりもすぐれた検査法が開発されたそうですが・・・
A. ツベルクリン検査は、結核菌に感染しているかどうか(発症ではありません)を調べる検査です。しかし、BCG接種をしていると陽性にでてしまうため、判定が容易ではありませんでした。最近はBCG接種の影響を受けない「QFTテスト」や「Tスッポト」という検査が実用化されています。
Q. 治療はどうなっていますか?
A. 発病(症状があって、排菌)すれば、今は2か月の入院治療で排菌がなくなり、病巣は6か月で治癒することが見込まれます。
“最近感染した人”や“「既感染者」で免疫力が低下状態にある人” は、これから発病する可能性があるため治療(ないし厳重な経過観察)の対象となります。もちろん入院は要りません。
Q. 最近、BCG接種はどうなっていますか?
A. 日本はBCGの現時点での有用性を考慮し、これまでの「ツベルクリン検査をして、陰性であればBCGを接種するという制度」を2005年に廃止しました。現在は、「乳幼児へのBCG接種は粟粒結核や結核性髄膜炎に対し80%以上の発病予防効果が期待出来る」とし、1歳までにツベルクリン検査なしで、BCGを1回のみ接種することにしています。
Q. 最後に、結核の現状と見通しはどうですか?
A. 国は ①必要な病床の確保 ②地域医療連携の構築 ③専門医不足対策 ④耐性菌対策などの方針のもとに、ひとまず平成27年までに罹患率が15以下になるようを取り組んでいます。
平成25年の統計で、日本は罹患率が16,1、広島市は11,5まで低下しています。しかし、欧米(たとえばアメリカの3,1)にくらべれば、まだまだかなり高い水準にあります。15以下が達成できた暁には、さらなる大きな目標をもって取り組む必要があるようです。

